Kód ukazatele: VUK_NEU_001_21
SHRNUTÍ (ABSTRAKT)
Na základě analýzy 30denní standardizované mortality pacientů s CMP z administrativních dat českých zdravotních pojišťoven z let 2021-2023 bylo zjištěno, že mezi jednotlivými pracovišti existují významné rozdíly. Národní referenční hodnota tohoto ukazatele činí za sledované období 13,19 %. Z důvodu posouzení korektnosti výsledků jsou však výstupy sledovány odděleně u pacientů v různých typech poskytovatelů (zdravotnických zařízení) (KCC, IC, NE s NEU, NE, vysvětlení viz níže) a pro různé typy CMP (I60, I61, I63 a G45) – viz interaktivní tabulka výstupů níže. Zastoupení jednotlivých typů CMP ve sledovaných letech bylo:
- I60 – Subarachnoidální krvácení (1204 pacientů/2,7 %),
- I61 – Intracerebrální (nitromozkové) krvácení (4433 pacientů/9,8 %),
- I63 – Mozkový infarkt (31 590 pacientů/69,9 %)
- G45 – Přechodné mozkové ischemické záchvaty a příbuzné syndromy (7979 pacientů/17,7 %).
Kromě 30denní standardizované mortality a dalších kontextových ukazatelů (5denní mortalita, 90denní mortalita, délka hospitalizace, počet dnů na JIP) je sledován také počet dní strávených doma v prvních 90 dnech po výkonu. Tento ukazatel v sobě zahrnuje informaci o stavu pacientů po propuštění z nemocnice. Z dostupných zdrojů tento výstup úzce (velmi dobře) koreluje s obecně uznávanou škálou mRS (modified Rankin-Scale) po prvních 90 dnech od výkonu, která predikuje stav pacienta v následujících letech nebo po zbytek života. Národní referenční hodnota tohoto ukazatele činí 48,82 dní (přes všechny typy CMP a typy poskytovatelů), nicméně u tohoto ukazatele je nezbytné výstupy sledovat opět podle typů jednotlivých poskytovatelů a podle typu CMP.
I63
Rozdíly v 30denní standardizované mortalitě se u tohoto typu CMP pohybují v rámci KCC v rozmezí 11,65 % až 18,62 %. U ostatních typů poskytovatelů se pohybují následovně: IC (7,70 % – 16,17 %), NE s NEU (4,67 % – 28,79 %), NE (0 % – 189,02 %).
Z důvodů hlubší analýzy příčin rozdílů ve výstupech byly výsledky poskytovatelů sledovány podle typů rekanalizační léčby (trombektomie, trombolýza, bez rekanalizační léčby). Referenční 30denní mortalita pacientů s I63 léčených trombektomií byla 22,83 %, pacientů léčených trombolýzou byla 9,64 % a bez rekanalizační léčby 12,57 %. I v rámci jednotlivých typů rekanalizační léčby byly zjištěny významné rozdíly mezi poskytovateli ve 30denní standardizované mortalitě.
I60
Rozdíly v 30denní standardizované mortalitě se u tohoto typu CMP pohybují v rámci KCC v rozmezí 5,92 % až 34,35 %. U ostatních typů poskytovatelů se pohybují následovně: IC (0 % – 73,41 %), NE s NEU (0 % – 58,12 %), NE (0 % – 110,80 %).
I61
Rozdíly v 30denní standardizované mortalitě se u tohoto typu CMP pohybují v rámci KCC v rozmezí 26,88 % až 48,75 %. U ostatních typů poskytovatelů se pohybují následovně: IC (18,87 % – 53,36 %), NE s NEU (0 % – 71,84 %), NE (0 % – 105,56 %).
G45
Rozdíly v 30denní standardizované mortalitě se u tohoto typu CMP pohybují v rámci KCC v rozmezí 0 % až 2,13 %. U ostatních typů poskytovatelů se pohybují následovně: IC (0 % – 3,89 %), NE s NEU (0 % – 7,26 %), NE (0 % – 140,26 %).
V průběhu zpracování ukazatele byly diskutovány následující nejčastější otázky:
- Je standardizace výstupů korektní bez zohlednění vstupního stavu pacienta dle škály NIHSS?
- Proč je důležité sledovat výstupy léčby pacientů s CMP podle jednotlivých typů poskytovatelů?
- Proč sada ukazatelů sleduje odděleně výstupy léčby pacientů dle typů CMP a typů léčby?
- Co může být důvodem natolik odlišných výsledků jednotlivých poskytovatelů?
Tyto otázky jsou zodpovězeny v závěru tohoto dokumentu.
DEFINICE – SLOVNÍ A KLINICKÉ DEFINIČNÍ PRVKY
Cévní mozkové příhody (dále též CMP) jsou třetí nejčastější příčinou úmrtí ve vyspělých zemích a jedna z hlavních příčin dlouhodobé invalidity u dospělých. V České republice (ČR) každoročně zemře na následky CMP přibližně 8500 lidí. Až 85 % případů je zastoupeno ischemickou cévní mozkovou příhodou (iCMP).
Ukazatel je koncipován jako výsledkový, přičemž za výsledek je považováno více faktorů. Tato sada ukazatelů sleduje kromě primárního cíle v podobě standardizované mortality další kontextové údaje péče o pacienty s cévní mozkovou příhodou. Specificky je třeba sledovat mechanickou trombektomii. Podrobná struktura výstupů je popsána níže v Podrobnější definici jednotlivých výstupů. Současně výstupy této sady ukazatelů v další úrovni slouží jako zdroj dat pro indikátory povinné pro všechna centra (KCC a IC) vycházející z Věstníku MZ ČR částka 10/2021 (dále jen „Věstník“) [14].
Sada ukazatelů generuje komplexní datové výstupy v celém sledovaném rozsahu, které je možné pro jednotlivé poskytovatele filtrovat dle jednotlivých kontextových parametrů.
Samostatný výstup z této sady ukazatelů tvoří datový a interpretační podklad pro KCC a IC v návaznosti na strukturu Věstníku. Kromě zmíněných komplexních výstupů této sady ukazatelů je tedy pro rychlou orientaci možné generovat u každého KCC/IC samostatný výstup, který kopíruje v jednotlivých bodech strukturu tohoto Věstníku.
Tento ukazatel kvality poskytnutých zdravotních služeb byl navržen Výborem České neurologické společnosti ČLS JEP.
Podrobnější definice jednotlivých výstupů ukazatele:
1. Standardizovaná 5, 30 a 90denní mortalita pacientů dospělého věku s cévní mozkovou příhodou hospitalizovaných na lůžkách akutní péče
- Tato sada ukazatelů kvality poskytnutých zdravotních služeb si klade za cíl primárně sledovat standardizovanou mortalitu pacientů s CMP u všech poskytovatelů zdravotních služeb v ČR. Jedná se o jeden z hlavních parametrů měření kvality cerebrovaskulární péče. Hledáním rozdílů mezi pracovišti s vyšší a nižší standardizovanou mortalitou je možno dosáhnout nejen zlepšení přežití pacientů, ale i lepšího stavu při přežití z hlediska další kvality života.
- Výstupy korespondují s bodem 2 Věstníku.
1.1. Standardizovaná 5, 30 a 90denní mortalita pacientů po provedené mechanické trombektomii
- Podíl zemřelých pacientů v prvních 5, 30 a 90 dnech od přijetí z celkového počtu pacientů, kterým byla provedena mechanická trombektomie v procentech.
- Výstupy korespondují s bodem 12 Věstníku.
2. Počet pacientů hospitalizovaných pro hlavní diagnózu CMP
- Tento sekundární strukturální ukazatel sleduje celkový počet pacientů hospitalizovaných pro hlavní diagnózu CMP, přičemž se vykazuje celkový počet případů a současně jednotlivě pro každou z hlavních diagnóz.
- Výstupy ve větším rozlišení struktury nemocnic korespondují s bodem 1 Věstníku.
2.1. Podíl pacientů s diagnózou iCMP, kterým byla provedena intravenózní trombolýza
- Podíl pacientů, kterým byla provedena intravenózní trombolýza z databáze RES-Q ku celkovému počtu hospitalizovaných pacientů s hlavní diagnózou I63* vykázaných zdravotním pojišťovnám.
- Zdrojem za KZP jsou data o počtu pacientů hospitalizovaných s diagnózou I63*.
- Výstupem je podíl pacientů, kterým byla provedena intravenózní trombolýza z databáze RES-Q, ku celkovému počtu hospitalizovaných pacientů s hlavní diagnózou I63* vykázaných zdravotním pojišťovnám (v procentech) dle bodu 5 Věstníku.
2.2. Vyplněnost databáze RES-Q oproti vykázané hospitalizační péči
- Poměr počtu pacientů z KCC/IC s úplně vyplněnými údaji do databáze RES-Q proti počtu pacientů vykázaných ve stejném období zdravotním pojišťovnám. Vykazuje se celkový podíl a současně jednotlivě pro každou z hlavních diagnóz.
- Výstupy jsou zdrojem pro výpočet dle bodu 6 Věstníku.
2.3. Podíl pacientů s diagnózou ischemické CMP, kterým byla provedena mechanická trombektomie mozkových tepen v KCC/IC
- Podíl pacientů, kterým byla provedena mechanická trombektomie mozkových tepen z databáze RES-Q ku celkovému počtu hospitalizovaných pacientů s hlavní diagnózou I63* vykázaných zdravotním pojišťovnám.
- Výstupy jsou zdrojem pro výpočet dle bodu 10 Věstníku.
3. Průměrný počet dnů strávených doma z prvních 90 dnů od přijetí pro hlavní diagnózu akutní CMP
- Na základě analýzy administrativních dat českých zdravotních pojišťoven bylo zjištěno, že primární výsledkový ukazatel 5, 30 a 90denní mortality dobře koreluje s ukazatelem počtu dní doma, který sleduje dobu strávenou ve vlastním sociálním prostředí pacienta v intervalu 90 dnů od přijetí pacienta na lůžko akutní péče, a tedy pravděpodobně dle zahraničních rešerší [9-13] i s hodnotou výstupní škály mRS (Modified Rankin scale) po 90 dnech. Dá se tedy říct, že tento ukazatel v sobě zahrnuje dostatečně i kvalitu péče o naprostou většinu pacientů, kteří přežili sledované období 5, resp. 30 a 90 dnů.
- Ukazatel sleduje výsledný stav pacienta hodnocený podle počtu dnů strávených doma (tj. dnů, kdy pacient nebyl hospitalizován v žádném dalším zařízení lůžkové péče) z prvních 90 dnů od přijetí pro dále definovanou hlavní diagnózu akutní CMP. Vykazuje se jako průměrná hodnota všech pacientů daného centra, a to jako celkový indikátor pro všechny akutní CMP a současně jednotlivě zvlášť pro každou z hlavních diagnóz.
- Výstupy ve větším rozlišení struktury nemocnic korespondují s bodem 3 Věstníku.
3.1. Průměrný počet dnů strávených doma z prvních 90 dnů od přijetí po provedené mechanické trombektomii
- Ukazatel sleduje výsledný stav pacienta hodnocený podle počtu dnů strávených doma (tj. dnů, kdy pacient nebyl hospitalizován v žádném zařízení lůžkové péče) z prvních 90 dnů od přijetí po provedené mechanické trombektomii. Vykazuje se jako průměrná hodnota všech pacientů daného centra.
- Výstupy korespondují s bodem 13 Věstníku.
4. Podíl pacientů s hlavní diagnózou CMP, hospitalizovaných na jednotce intenzivní péče v procentech
- Podíl pacientů hospitalizovaných na lůžku intenzivní péče všech odborností z celkového počtu pacientů hospitalizovaných pro níže definovanou hlavní diagnózu CMP v procentech. Vykazuje se celkový podíl a současně jednotlivě pro každou z hlavních diagnóz.
Doporučení ke sledování podílů pacientů s HDG hospitalizovaných na JIP je součástí platných doporučení odborných neurologických společností mezinárodních (ESO, AHA/ASA) i českých (Česká neurologická společnost (ČNS ČLS JEP, Věstník Ministerstva zdravotnictví (MZČR) 10/2012). - Výstupy ve větším rozlišení struktury nemocnic korespondují s bodem 4 Věstníku.
Ukazatel sleduje hospitalizační případy s definovanými prvky dle identifikačního čísla zařízení (IČZ), pacienta dle anonymizovaného identifikátoru a úmrtí dle data z registru pojištěnců. Za hospitalizační případ je považována souvislá doba pobytu na lůžku akutní péče u jednoho poskytovatele zdravotních služeb bez ohledu na odbornost pracoviště dle časově platné Metodiky sestavení případu hospitalizace IR DRG a CZ DRG.
Do statistického souboru byly zařazeny všechny hospitalizační případy s níže definovanou hlavní diagnózou cévní mozková příhoda (CMP) dle Mezinárodní klasifikace nemocí 10. revize (MKN-10) všech zdravotních pojišťoven ze sledovaného období. Případy se začátkem hospitalizace v posledních 90 dnech sledovaného období jsou ze zpracování vyřazeny (vždy v návaznosti na konkrétní interval sledované mortality) vzhledem k úplnosti stanovení konkrétní sledované mortality. S dynamickým posunem sledovaného období jsou takto vyloučené případy hospitalizací zahrnuty do sledovaných případů zpětně.
Hospitalizační případy jsou upřesněny následujícími definičními prvky:
Hlavní diagnóza (HDG):
- I60* Subarachnoidální krvácení
- I61* Intracerebrální (nitromozkové) krvácení
- I63* Mozkový infarkt
- I630 Mozkový infarkt způsobený trombózou přívodných mozkových tepen
- I631 Mozkový infarkt způsobený embolií přívodných mozkových tepen
- I632 Mozkový infarkt způsobený neurčenou okluzí nebo stenózou přívodných mozkových tepen
- I633 Mozkový infarkt způsobený trombózou mozkových tepen
- I634 Mozkový infarkt způsobený embolií mozkových tepen
- I635 Mozkový infarkt způsobený neurčenou okluzí nebo stenózou mozkových tepen
- I636 Mozkový infarkt způsobený mozkovou žilní trombózou, nehnisavou
- I638 Jiný mozkový infarkt
- I639 Mozkový infarkt NS
- G45* Přechodné mozkové ischemické záchvaty a příbuzné syndromy
Definice trombolýzy (ATC skupina):
B01AD02 Altepláza
Definice výkonu trombektomie:
- 89321 EXTRAKCE CIZÍHO TĚLESA Z CÉVNÍHO ŘEČIŠTĚ
Úmrtí je určeno příznakem úmrtí z registru pojištěnců.
Dny strávené doma z prvních 90 dní od začátku první hospitalizace s CMP (dále jen „Dny doma“) jsou definovány jako počet dnů pacienta z prvních 90 dní od přijetí k první hospitalizaci z důvodu CMP, kdy nebyl zdravotním pojišťovnám vykázaný žádný kód ošetřovacího dne akutní a následné péče.
Exclusion kritéria (výluky):
- Posledních 90 dní sledovaného období z důvodu dostupnosti dat o mortalitě.
- Recidivy jsou vyloučeny; každému pacientovi je započtena pouze první hospitalizace.
- Další výluky nejsou uplatňovány.
TECHNICKÉ INFORMACE K UKAZATELI
VYTVOŘENÍ / REVIZE / AKTUALIZACE UKAZATELE
Ukazatel byl vytvořen odborným panelem v období 03/2021–11/2021.
Ukazatel byl aktualizován a odsouhlasen odborným panelem v období 09-10/2022.
Odborný panel byl složený ze zástupců:
- KZP (Kancelář zdravotního pojištění) – reprezentuje odborné stanovisko z hlediska obecné teorie měření kvality zdravotní péče
- Plátců zdravotního pojištění – reprezentují stanovisko plátců
- Klinických expertů – reprezentují odborné stanovisko daného klinického oboru a odborné společnosti ČNS ČLS JEP
ZÁVĚR ODBORNÉHO PANELU ZE DNE 22.11.2021
| Vhodnost k používání / zveřejňování | Doporučeno k užívání1 |
|---|---|
| pro řízení zdravotnictví na celonárodní i regionální úrovni | ANO |
| pro smluvní politiku zdravotních pojišťoven | ANO |
| pro interní využití poskytovatelem ke zlepšení kvality péče | ANO |
| ke zveřejnění na poskytovatele | NE2 |
1 Doporučení k užívání nutně neznamená, že je možné daný ukazatel užívat bez dalšího omezení či podmínek (např. nutnost používat ukazatel s dalšími údaji či ukazateli)
2 Agregované výstupy poskytovatelů je možné zveřejnit.
POŽADAVKY NA UKAZATEL KVALITY
Důležitost: Péče o pacienty s CMP představuje oblast, které se věnuje celé spektrum poskytovatelů, od specializovaných center, až po nemocnice bez neurologické jednotky. Výsledek, za který je považována nejen mortalita, ale také kvalita života pacienta v dlouhodobém horizontu zejména po rekanalizační léčbě, závisí na rychlosti poskytnutého výkonu, erudici operatéra a související perioperační péči zajištěné na pracovišti s odpovídajícím technickým a personálním vybavením včetně pracovišť komplementu. Délka pobytu doma přímo koreluje se sledovanou mortalitou v daném zařízení.
Vědecká správnost: Ukazatel byl vyhodnocen jako dostatečně validní pro doporučené formy používání, a to na základě literárních zdrojů a na základě expertního názoru členů odborného panelu. V rámci doporučení k dalšímu vývoji bylo všemi panelisty požadováno doplnění vstupního stavu pacienta dle škály NIHSS do standardizace výsledků.
Proveditelnost: Ukazatel je dobře měřitelný, data a číselníky jsou spolehlivě vykazované v celonárodně ustálené metodice a datovém rozhraní. Výsledky umožňují sledovat individuálně jednotlivé diagnózy podle poskytnutých výkonů. Požadovaná škála NIHSS je zahrnuta samostatně v MKN-10 od 1.1.2022 a vyžaduje pro její využití dostatečnou kvalitu při vyplnění dat.
Užitečnost: Sledování hodnot tohoto ukazatele odráží erudici specializovaných neurologických pracovišť (i pracovních týmů), ale i běžných nemocnic, které nejsou centry, a tím i předpoklad kvality operační i pooperační péče. Ukazatel byl vyhodnocen jako dostatečně validní pro doporučené formy používání, a to na základě literárních zdrojů a na základě expertního názoru členů odborného panelu. Ukazatel sleduje více faktorů a dobře naplňuje požadavek na posouzení erudice a zkušenosti pracoviště s prováděním těchto výkonů.
DATOVÝ ZDROJ
Administrativní data zdravotních pojišťoven (NRHZS)
TYP UKAZATELE KVALITY DLE DONABEDIANA
Výsledkový ukazatel
NAVRHOVANÁ PERIODA MĚŘENÍ UKAZATELE
První verze: 01/2017-09/2019 s průběžnou aktualizací o další roky.
Klouzavě jsou sledovány výsledky za 3leté období, jednotlivé roky jsou sledovány od 01/2017.
STANDARDIZACE (ADJUSTACE)
K adjustaci jsou použity ověřené signifikantní prvky, mezi které patří:
- Věk pacienta
- Pohlaví pacienta
OBJEKT, KE KTERÉMU SE MĚŘENÍ VZTAHUJE
Sledovány jsou všechny nemocnice, které provedly výše uvedený výkon. Seznam zařízení se bude shodovat se seznamem pro objemový ukazatel OUK_NEU_001_21.
Výsledek je vždy přiřazen poskytovateli, kde proběhlo primární přijetí. Každý pacient je do analýzy zařazen unikátně a vždy ve vazbě k prvnímu přijetí.
Rozdělení nemocnic podle typu na:
| Typ | Popis |
|---|---|
| KCC | Centrum vysoce specializované cerebrovaskulární péče |
| IC | Centrum vysoce specializované péče o pacienty s iktem |
| NE s NEU | Pracoviště neurologie bez statusu centra |
| NE | Pracoviště bez neurologie |
Překlady pacientů mezi zařízeními nejsou zohledňovány. Překladem se rozumí přeložení pacienta k jinému poskytovateli zdravotních služeb, který je vymezen rozdílným, identifikačním číslem zařízení (IČZ). Výsledky jsou přiřazeny pracovišti, které výkon provedlo.
VÝPOČETNÍ VZOREC / METODIKA STATISTICKÉHO ZPRACOVÁNÍ UKAZATELE
Výstupem tohoto výsledkového ukazatele jsou hrubé a standardizované mortality (úmrtnosti) pro všechny PZS s více než pěti definovanými případy CMP za sledované období včetně 95 % intervalů spolehlivosti vyjadřujících statistickou míru nejistoty při odhadu standardizované mortality daného zařízení. U poskytovatelů zdravotních služeb s počtem případů do 5 včetně jsou v tabulkách uvedeny pouze hodnoty celkového počtů pacientů a počtů úmrtí v daném zařízení bez výpočtů hrubých a standardizovaných mortalit.
VYMEZENÍ POJMŮ POTŘEBNÝCH PRO VÝPOČET STANDARDIZOVANÉ MORTALITY
Hrubá mortalita poskytovatele zdravotních služeb – jedná se o podíl počtu pacientů s iCMP zemřelých do 5, 30, resp. 90 dnů od přijetí na lůžko akutní péče za sledované časové období / počet všech přijatých pacientů s iCMP k totožnému poskytovateli zdravotních služeb (PZS) za sledované časové období.
Pozn. Každý pacient je v analýze zahrnut unikátně a ve vazbě k prvnímu přijetí.
Standardizovaná mortalita poskytovatele zdravotních služeb – jedná se o hrubou mortalitu standardizovanou (adjustovanou) na příslušné adjustační faktory (např. věk), pomocí modelu logistické regrese vytvořeného na datech všech poskytovatelů zdravotních služeb v ČR. Důvodem adjustace je umožnit srovnání mezi poskytovateli v případě nerovnoměrně rozložené skladby pacientů.
Možnost srovnání pracovišť ospravedlňují do určité míry kromě statistické adjustace také doporučená pravidla Triáže pacientů s akutní CMP v přednemocniční a nemocniční péči.
Tato pravidla byla stanovena Českou neurologickou společností (ČNS ČLS JEP) a jsou uveřejněna ve Věstníku Ministerstva zdravotnictví (MZČR) 10/2012.
O přijetí pacienta k příslušnému poskytovateli zdravotních služeb kromě indikačních kritérií rozhoduje zejména územní členění a tedy časová dostupnost jednotlivých pracovišť. Počáteční stav pacientů při přijetí by se tedy mezi jednotlivými srovnatelnými typy pracovišť (např. KCC, IC apod.) neměl lišit tak, že by výsledky nebyly pro srovnání kvality péče mezi pracovišti použitelné.Metodika výpočtu standardizované mortality Rh
Referenční populaci tvoří všechny zkoumané případy všech zkoumaných poskytovatelů zdravotních služeb v ČR. Po standardizaci ukazatel tedy vyjadřuje, jak by srovnávaní poskytovatelé zdravotních služeb byli úspěšní, kdyby léčili všichni podobné pacienty. Aby hodnota výsledkového ukazatele odpovídala kvalitě daného poskytovatele, musel být ukazatel očištěn do maximální možné míry od případného nežádoucího vlivu jiné skladby pacientů mezi zařízeními. Tento proces se nazývá standardizace (adjustace) a jeho výsledkem jsou hodnoty ukazatelů, kterých by dané pracoviště dosahovalo, pokud by skladba jeho pacientů odpovídala skladbě pacientů v referenční populaci. Metodiky jsme pro české prostředí převzali z americké agentury pro měření kvality AHRQ (Agency for Healthcare Research and Quality; publikace Quality indicators empirical methods, původní autor Stanford University, 2014). [1]Standardizovaná mortalita Rh v % je definována následujícím vzorcem: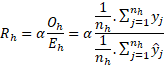
kde:
Referenční národní mortalita α – podíl počtu všech pacientů s iCMP zemřelých do 5, 30, resp. 90 dnů od přijetí ke všem PZS za sledované časové období / počet všech pacientů s iCMP přijatých ke všem PZS v ČR za sledované časové období (30denní mortalita v letech 2019-2021 v ČR 13,37 %).
Pozorovaná (observed) míra mortality Oh v čitateli vzorce vyjadřuje poměr skutečného počtu pacientů s iCMP, kteří zemřeli do 30ti dnů od přijetí za sledované časové období k celkovému počtu pacientů s iCMP přijatých k danému PZS ve sledovaném časovém období. Proměnná yj nabývá hodnoty 1, pokud úmrtí nastalo, a 0 pokud nenastalo. Proměnná nh vyjadřuje počet pacientů přijatých s iCMP k danému PZS.
Očekávaná (expected) míra mortality Eh ve jmenovateli vzorce vyjadřuje, jakou míru úmrtnosti očekáváme při daných charakteristikách pacientů daného PZS. Proměnná ŷj vyjadřuje vypočítanou pravděpodobnost, že u pacienta j se svými danými charakteristikami úmrtí nastane. Tato pravděpodobnost je pro každého pacienta na základě jeho charakteristik vypočítána dle modelu logistické regrese. Model je vytvořen z dat všech sledovaných PZS a umí pro každého pacienta předpovědět na základě jeho charakteristik pravděpodobnost jeho úmrtí bez ohledu na to, kde byl léčen. Součet těchto očekávaných pravděpodobností úmrtí pacientů z daného PZS vydělený počtem pacientů nh léčených s iCMP totožného PZS určuje očekávanou míru úmrtnosti Eh.
Standardizovaná míra mortality se získá vynásobením referenční národní mortality α podílem pozorované míry úmrtnosti Oh a očekávané míry úmrtnosti Eh (na základě modelu).
METODIKA TVORBY LOGISTICKÉHO REGRESNÍHO MODELU PRO ODHAD OČEKÁVANÉ MÍRY ÚMRTNOSTI Eh
Tvorba modelu zažíná určením standardizačních rizikových faktorů (tzv. adjustační faktory), které by mohly ovlivnit výsledek srovnání, a ve kterých se zařízení liší. Pokud není předpokládán vliv faktoru na výsledek nebo je jeho rozložení mezi zařízeními homogenní, není třeba tento faktor do standardizace zařazovat.
Jedná se o vícerozměrný statistický model, kde vysvětlovanou proměnnou y je nějaká binární proměnná s hodnotami 0 a 1 (např. úmrtnost) a vysvětlujícími proměnnými xi jsou jednotlivé potenciální vstupní rizikové faktory. Výstupem logistické regrese je rovnice pro odhad pravděpodobnosti např. úmrtnosti pro konkrétní kombinaci rizikových faktorů daného pacienta. Tvar rovnice je následující: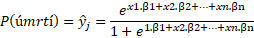
Za x1,…, xn dosadíme hodnoty jednotlivých proměnných pro konkrétního pacienta. Koeficienty β1, …, βn jsou koeficienty modelu.METODIKA VÝPOČTU 95% INTERVALU SPOLEHLIVOSTI PRO STANDARDIZOVANOU MORTALITU DANÉHO ZAŘÍZENÍ
95% interval spolehlivosti pro standardizovanou mortalitu daného zařízení je vypočítán podle vzorce:Interval spolehlivosti 95% = 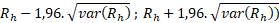 , kde
, kde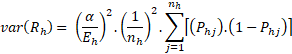
ZNÁZORNĚNÍ A INTERPRETACE VÝSLEDKŮ UKAZATELE
PZS, kteří mají celý 95% interval spolehlivosti pro standardizovanou mortalitu nad hodnotou národní referenční mortality α, jsou v grafu označeni červeným semaforem a mohli by zasluhovat bližší rozbor na základě dalších kontextových ukazatelů či zdravotní dokumentace. Naopak PZS, kteří mají celý interval spolehlivosti standardizované mortality pod hodnotou národní referenční mortality α, jsou označeni zeleným semaforem a mohou sloužit jako příklad ke sledování příčin úspěšné péče. PZS, u kterých se bude interval spolehlivosti standardizované mortality překrývat s hodnotou národní referenční mortality α – u těchto PZS není statisticky možné posoudit, zda jsou spíše lepší nebo horší. Obdobným způsobem jsou výsledkové ukazatele znázorňovány ve většině zemí s vyspělou agendou měření kvality.Metodika výpočtu Standardizovaných Dní doma
Standardizovaný počet Dní doma je definován analogicky standardizované mortalitě následujícím vzorcem: 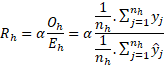
kde:
Referenční národní počet Dní doma α vyjadřuje průměrný počet Dní doma vypočtený ze všech pacientů s daným typem CMP všech PZS za sledované časové období.
Pozorovaný (observed) počet Dní doma Oh v čitateli vzorce vyjadřuje průměrný počet Dní doma vypočtený z pacientů s daným typem CMP přijatých k danému PZS h ve sledovaném časovém období.
Očekávaný (expected) počet Dní doma Eh ve jmenovateli vzorce vyjadřuje očekávaný průměrný počet Dní doma vypočtený z matematického modelu pro pacienty s daným typem CMP přijatých k danému PZS ve sledovaném časovém období. Proměnná ŷj vyjadřuje očekávanou hodnotu počtu Dní doma. Tato hodnota je pro každého pacienta na základě jeho charakteristik vypočítána dle modelu vícenásobné lineární regrese. Model je vytvořen z dat všech sledovaných PZS a umí pro každého pacienta předpovědět na základě jeho charakteristik jeho očekávaný počet Dní doma bez ohledu na to, kde byl léčen. Součet těchto očekávaných dní doma pacientů z daného PZS vydělený počtem pacientů nh léčených v tomto PZS určuje očekávanou míru úmrtnosti Eh.
Standardizovaný počet Dní doma Rh se získá vynásobením Referenčního národního počtu Dní doma α podílem pozorovaného počtu Dní doma Oh a očekávaného počtu Dní doma Eh.
Metodika výpočtu 95% intervalu spolehlivosti standardizovaných Dní doma pro dané zařízení h
Interval spolehlivosti 95% = 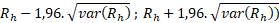
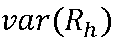
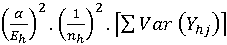 , kde
, kde 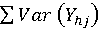 = součet rozptylů Dní doma vypočtených pro jednotlivá zařízení.
= součet rozptylů Dní doma vypočtených pro jednotlivá zařízení.
Pro výpočet ukazatele jsou použita kompletní administrativní data všech zdravotních pojišťoven v ČR těch pacientů, u nichž jsou dostupné následující údaje:
- Datum přijetí k hospitalizaci
- Datum propuštění
- IČZ centra
- Věk pacienta (pacienti nad 18 let)
- Hlavní diagnóza (HDG) I60*, I61*, I63* a G45* dle MKN 10
- Příznak úmrtí dle kódu ukončení hospitalizace nebo dle registru pojištěnců
VÝSLEDNÁ PODOBA STANDARDIZACE
- Po provedení statistických analýz se jako jediný adjustační faktor ukázal věk a pohlaví pacientů, dle příkladu v Německu nebo Švýcarsku [5].
- Do budoucna doporučujeme pro následné rozšířené verze tohoto ukazatele otevřít debatu o možnosti sběru parametru vstupního neurologického deficitu pacienta s CMP – NIHSS (National Institutes of Health Stroke Scale) do českých administrativních dat. Tento adjustační faktor by mohl při kvalitním vyplňování významně vylepšit kvalitu vstupní statistické adjustace mezi sledovanými zařízeními.
DOPORUČENÉ ROZMEZÍ
Expertní panel se shodl, že tento výsledkový ukazatel rozšiřuje doporučení předchozího výsledkového ukazatele VUK_NEU_001_20 a dobře na něj svými výstupy navazuje. Při interpretaci výsledků je třeba se orientovat podle referenčních hodnot mortality pro celou ČR a současně podle kontextových údajů tohoto výsledkového ukazatele. Podrobněji je tato interpretace uvedena v abstraktu výše.
Zařízení, která mají celý interval spolehlivosti nad hodnotou průměrného výsledku (v tomto případě populační mortality), jsou doporučena k dalšímu sledování. Naopak zařízení, která mají celý interval pod hodnotou průměrného populačního výsledku, mohou sloužit jako příklad dobré praxe v daném oboru. Ostatní zařízení nelze z hlediska standardizovaného výsledku statisticky posoudit. Tento výsledkový ukazatel vnímáme stejně jako v anglickém NHS jako tzv. „Smoke indikátor“. Nejde tedy o žebříček výsledků jednotlivých poskytovatelů, ale o případné upozornění na možný „doutnající“ problém v některém centru, který bude zasluhovat případný podrobnější pohled.
DOPORUČENÍ Z HLEDISKA DALŠÍHO VÝVOJE NEBO DOPLNĚNÍ UKAZATELE
Expertní panel se shodl na nutnosti doplnění vstupního stavu pacienta (NIHSS) jako nezbytnou podmínku standardizace při dalším vývoji. Tato škála je již nyní součástí datových výstupů odborného klinické registru RES-Q u specializovaných center (KCC, IC), takže je již nyní možné posoudit přínos těchto dat pro další zkvalitnění výstupů ukazatele.
NEJČASTĚJŠÍ OTÁZKY K DISKUSI
1. Je standardizace výstupů korektní bez zohlednění vstupního stavu pacienta dle škály NIHSS?
Při standardizaci vycházíme kromě jiného ze zkušeností srovnání kvality péče o pacienty s CMP v Německu a Švýcarsku, kde je při rizikové standardizaci zohledněn pouze věk a pohlaví pacientů. Nadto již v této sadě ukazatelů srovnáváme v rámci stratifikace pouze nemocnice stejného typu, kde očekáváme obdobnou skladbu pacientů podle tíže postižení vyjádřeného škálou NIHSS. Například indikace k mechanické trombektomii, jako jednomu z typů rekanalizační léčby, probíhá podle národních doporučených postupů. Lze tedy předpokládat, že tíže vstupního deficitu pacientů s CMP, a tedy pravděpodobnost komplikací a mortality trombektovaných pacientů, je obdobná mezi poskytovateli stejného typu (centry). Srovnání výstupů odděleně dává proto smysl i bez zahrnutí NIHSS. Od roku 2022 jsou navíc kódy NIHSS zahrnuty do klasifikace MKN-10. V dalších letech tedy plánujeme při vývoji této sady ukazatelů zahrnutí NIHSS do adjustačních faktorů.
2. Proč je důležité sledovat výstupy léčby pacientů s CMP podle jednotlivých typů poskytovatelů?
Pacienti s těžším neurologickým nálezem (kandidáti mechanické trombektomie, FAST+ pozitivní) jsou koncentrováni podle triáže dle Věstníku MZČR v KCC, a proto lze předpokládat vyšší mortalitu v těchto centrech i přes podanou léčbu. Naopak pacienti s lehčím neurologickým nálezem jsou směřováni do IC. Větší podíl pacientů s nutností trombektomie tedy může i při dobrém provedení zvyšovat mortalitu pacientů daného poskytovatele.
3. Proč sada ukazatelů sleduje odděleně výstupy léčby pacientů dle typů CMP a typů léčby?
Jednotlivé etiologické podtypy CMP mají odlišnou nejen mortalitu ale i jinou indikaci léčby, takže je možné, že stejná nemocnice může být úspěšná v léčbě pacientů s jedním typem CMP a méně úspěšná na jiný typ CMP.
Co může být důvodem natolik odlišných výsledků jednotlivých poskytovatelů?
- Odlišná skladba tíže pacientů dle typu centra;
- Odlišná skladba tíže pacientů dle velikosti primárního a sekundárního spádu, např. vyšší koncentrace těžších pacientů u KCC s více spádovými IC;
- Odlišný čas od vzniku CMP do přijetí pacienta do centra podle regionální dostupnosti centra (dojezdová vzdálenost);
- Odlišná míra dodržování doporučených postupů při indikaci rekanalizační léčby, např. využití multimodálního zobrazení ischemického jádra a penumbry u pacientů s pozdním nebo neznámým časem vzniku ischemické CMP;
- Rozdíly v úspěšnosti a komplikacích rekanalizační léčby;
- Rozdíly v podílu hospitalizovaných pacientů umístěných na monitorovaném lůžku JIP;
- Odlišná lůžková kapacita v daném regionu, která ovlivňuje negativně délku pobytu v centru v případě nižší lůžkové kapacity (časnější překlad);
- Zejména 30denní mortalita, 90denní mortalita a počet dní strávených doma jsou ovlivněny kvalitou poskytovatelů následné péče spolupracujících s daným centrem (LDN).
REŠERŠE
[1] AHRQ: Inpatient Quality Indicator 17 (IQI 17) Acute Stroke Mortality Rate https://www.qualityindicators.ahrq.gov/Downloads/Modules/IQI/V60/TechSpecs/IQI_17_Acute_Stroke_Mortality_Rate.pdf
[2] Madicare: Hybrid hospital 30-day, all-cause, risk-standardized mortality rate (RSMR) following acute ischemic stroke hospitalization with risk adjustment for stroke severity
http://www.qualityforum.org/Qps/
[3] NHS Digital Indicator 1.5 Mortality within 30 days of hospital admission for stroke (CCG outcomes indicators set) https://files.digital.nhs.uk/3E/2AB2FC/CCG_1.5_I00771_S.pdf
[4] CIHI 30-Day Stroke In-Hospital Mortalityhttps://indicatorlibrary.cihi.ca/pages/viewpage.action?pageId=1114177
[5]German Inpatient Quality Indicators, G-IQI Version 5.2 2019 Hauptdiagnose Schlaganfall, alle Formen (Alter >19), Anteil Todesfälle, aufgetreten Qualität messen: IQM (initiative-qualitaetsmedizin.de)
[6] Kim JH, Park EC, Lee SG, Lee TH, Jang SI. Beyond Volume: Hospital-Based Healthcare Technology for Better Outcomes in Cerebrovascular Surgical Patients Diagnosed With Ischemic Stroke: A Population-Based Nationwide Cohort Study From 2002 to 2013. Medicine (Baltimore). 2016 Mar;95(11):e3035. https://doi.org/10.1097/MD.0000000000003035
[7] Xian Y, Holloway RG, Chan PS, Noyes K, Shah MN, Ting HH, et al. Association between stroke center hospitalization for acute ischemic stroke and mortality. JAMA. 2011 Jan 26;305(4):373-80. https://doi.org/10.1001/jama.2011.22
[8] Lichtman JH, Jones SB, Wang Y, Watanabe E, Leifheit-Limson E, Goldstein LB. Outcomes after ischemic stroke for hospitals with and without Joint Commission-certified primary stroke centers. Neurology. 2011 Jun 7;76(23):1976-82. https://doi.org/10.1212/WNL.0b013e31821e54f3
[9] Nishant K. Mishra, MBBS; Ashfaq Shuaib, MD; Patrick Lyden, MD; Hans-Christoph Diener, MD; James Grotta, MD; Stephen Davis, MD; Antoni Davalos, MD; Tim Ashwood, PhD; Warren Wasiewski, MD; Kennedy R. Lees, MD; for the Stroke Acute Ischemic NXY Treatment (SAINT) I Trialists. Home Time Is Extended in Patients With Ischemic Stroke Who Receive Thrombolytic Therapy A Validation Study of Home Time as an Outcome Measure. 2019 April 26; Stroke. 2011; 42:1046-1050. https://www.ahajournals.org/journal/str DOI: 10.1161/STROKEAHA.110.601302
[10] Terence J. Quinn, MRCP; Jesse Dawson, MRCP; Jennifer S. Lees, BA; Tou-Pin Chang; Matthew R. Walters, MD; Kennedy R. Lees, MD; for the GAIN and VISTA Investigators. Time Spent at Home Poststroke “Home-Time” a Meaningful and Robust Outcome Measure for Stroke Trials. 2019 April 26; Stroke. 2008; 39:231-233; https://www.ahajournals.org/journal/str DOI: 10.1161/STROKEAHA.107.493320
[11] Amy Y.X. Yu, MD, MSc Edwin Rogers, MA Meng Wang, MSc Tolulope T. Sajobi, PhD Shelagh B. Coutts, MD, MSc Bijoy K. Menon, MD, MSc Michael D. Hill, MD, MSc Eric E. Smith, MD, MPH. Population-based study of home-time by stroke type and correlation with modified Rankin score. Neurology. 2017 Nov 17; 89:1970–1976. American Academy of Neurology.
[12] Sheng-Feng Sung, Chien-Chou Su, Cheng-Yang Hsieh, Ching-Lan Cheng, Chih-Hung Chen, Huey-Juan Lin, Yu-Wei Chen, Yea-Huei Kao Yang. Home-Time as a Surrogate Measure for Functional Outcome After Stroke: A Validation Study. Clinical Epidemiology 2020:12 617–624; https://www.dovepress.com/
[13] Martin Nikolaus Stienen, MD; Nicolas Roydon Smoll, MBBS; Christian Fung, MD; Johannes Goldberg, MD; David Bervini, MD, MAdvSurg; Rodolfo Maduri, MD; Alessio Chiappini, MD; Thomas Robert, MD; Adrien May, MD; Philippe Bijlenga, MD, PhD; Daniel Zumofen, MD; Michel Roethlisberger, MD; Martin Alexander Seule, MD; Serge Marbacher, MD, PhD; Javier Fandino, MD; Bawarjan Schatlo, MD; Karl Schaller, MD; Emanuela Keller, MD; Oliver Bozinov, MD; Luca Regli, MD; on behalf of the Swiss SOS Study Group. Home-Time as a Surrogate Marker for Functional Outcome After Aneurysmal Subarachnoid Hemorrhage. Stroke. 2018; 49: 3081-3084; https://clinicaltrials.gov/ DOI: 10.1161/STROKEAHA.118.022808
[14] Ministerstvo zdravotnictví ČR. Indikátory kvality poskytované zdravotní péče; Věstník MZ ČR, částka 10/2021; 2021: str. 12.
VÝSLEDKY MĚŘENÍ
Přehled standardizovaných mortalit u ischemické CMP (I63) za roky 2020-2022 dle krajů:
Následující souhrnná tabulka prezentuje výsledky měření této sady ukazatelů za období let 2020 až 2022.Z důvodu převažujícího objemu diagnózy I63 je tabulka v souhrnné podobě zpracována pro přehlednost výstupů pouze pro tuto diagnózu.
V tabulce jsou graficky zvýrazněny extrémní hodnoty standardizované mortality „semaforovým“ způsobem, a to následovně:
█ pokud je hodnota 95% intervalu spolehlivosti věkem standardizované mortality nižší než je referenční celorepubliková hodnota
█ pokud je hodnota 95% intervalu spolehlivosti věkem standardizované mortality vyšší než je referenční celorepubliková hodnota
| Kraj |
Počet pacientů |
Průměrný věk |
Počet zemřelých |
Standardizovaná mortalita I63 |
Dolní hranice 95% int. spolehlivosti |
Horní hranice 95% int. spolehlivosti |
Std.mort. 2020 |
Std.mort. 2021 |
Std.mort. 2022 |
|---|---|---|---|---|---|---|---|---|---|
| Královéhradecký | 2642 | 73.66 | 307 | 10.8 % | 9.4 % | 12.2 % | 11.14 % | 12.5 % | 8.76 % |
| Zlínský | 3402 | 74.3 | 429 | 11.4 % | 10.2 % | 12.6 % | 11.16 % | 12.6 % | 10.4 % |
| Moravskoslezský | 6884 | 72.41 | 853 | 12.1 % | 11.3 % | 13 % | 12.08 % | 13.93 % | 10.38 % |
| Středočeský | 3820 | 73.11 | 498 | 12.2 % | 11.1 % | 13.4 % | 12.89 % | 12.44 % | 11.17 % |
| Vysočina | 2242 | 74.14 | 306 | 12.3 % | 10.8 % | 13.7 % | 12.74 % | 13.05 % | 10.94 % |
| Pardubický | 2140 | 73.91 | 292 | 12.5 % | 11 % | 14 % | 12.87 % | 12.73 % | 11.65 % |
| Praha | 5858 | 72.22 | 802 | 13.1 % | 12.1 % | 14 % | 13.36 % | 15.07 % | 10.65 % |
| Jihomoravský | 5310 | 73.71 | 772 | 13.2 % | 12.2 % | 14.1 % | 13.24 % | 13.94 % | 12.21 % |
| Olomoucký | 2990 | 72.95 | 418 | 13.4 % | 12.1 % | 14.7 % | 14.8 % | 14.79 % | 10.57 % |
| Jihočeský | 3268 | 72.73 | 461 | 13.6 % | 12.4 % | 14.9 % | 14.27 % | 15.36 % | 11.23 % |
| Liberecký | 2091 | 72.66 | 296 | 13.7 % | 12.2 % | 15.3 % | 13.14 % | 14.6 % | 13.32 % |
| Ústecký | 4257 | 70.98 | 562 | 14 % | 12.9 % | 15.2 % | 14.82 % | 15.16 % | 12.02 % |
| Karlovarský | 1363 | 71.6 | 193 | 14.5 % | 12.5 % | 16.5 % | 15.1 % | 14.2 % | 13.93 % |
| Plzeňský | 2375 | 72.46 | 394 | 16.3 % | 14.8 % | 17.8 % | 14.81 % | 19.64 % | 14.36 % |
Přehled standardizovaných mortalit u ischemické CMP (I63) za roky 2020-2022 dle typů pracovišť:
Následující souhrnná tabulka prezentuje výsledky měření této sady ukazatelů za období let 2020 až 2022.Z důvodu převažujícího objemu diagnózy I63 je tabulka v souhrnné podobě zpracována pro přehlednost výstupů pouze pro tuto diagnózu.
V tabulce jsou graficky zvýrazněny extrémní hodnoty standardizované mortality „semaforovým“ způsobem, a to následovně:
█ pokud je hodnota 95% intervalu spolehlivosti věkem standardizované mortality nižší než je referenční celorepubliková hodnota
█ pokud je hodnota 95% intervalu spolehlivosti věkem standardizované mortality vyšší než je referenční celorepubliková hodnota
| Typ centra |
Počet pacientů |
Průměrný věk |
Počet zemřelých |
Standardizovaná mortalita I63 |
Dolní hranice 95% int. spolehlivosti |
Horní hranice 95% int. spolehlivosti |
Std.mort. 2020 |
Std.mort. 2021 |
Std.mort. 2022 |
|---|---|---|---|---|---|---|---|---|---|
| KCC | 16119 | 72.12 | 2388 | 15.3 % | 14.8 % | 15.9 % | 15.57 % | 15.8 % | 14.46 % |
| IC | 22702 | 72.89 | 2908 | 12.9 % | 12.5 % | 13.4 % | 12.9 % | 13.3 % | 12.49 % |
| NE s NEU | 8516 | 73.73 | 1008 | 11.5 % | 10.7 % | 12.3 % | 11.52 % | 12.61 % | 10.19 % |
| NE | 1305 | 75.4 | 279 | 19.2 % | 17.3 % | 21.1 % | 19.05 % | 21.82 % | 15.92 % |
Přehled dle jednotlivých poskytovatelů
(Vyberte období a zobrazované hodnoty)|
Období: Diagnózy I60 I61 I63 G45 Všechny diagnózy Typy center: Komplexní cetrum (KCC) Iktové centrum (IC) Bez statutu centra s neurologií (NE s NEU) Bez statutu centra bez neurologie (NE) |
Hodnoty Počet pacientů Průměrný věk Průměrná délka hospitalizace Poměr pacientů na JIP Hrubá 5denní mortalita Standardizovaná 5denní mortalita Hrubá 30denní mortalita Standardizovaná 30denní mortalita Hrubá 90denní mortalita Standardizovaná 90denní mortalita Dny doma Intervaly spolehlivosti (95 %) |
Přehled typů léčby pacientů s ischemickou CMP (I63):
(Vyberte období a zobrazované hodnoty)|
Období: Typy center: Komplexní cetrum (KCC) Iktové centrum (IC) Bez statutu centra s neurologií (NE s NEU) Bez statutu centra bez neurologie (NE) Typ léčby Trombektomie Trombolýza Bez rekanalizační léčby |
Hodnoty Počet pacientů Průměrný věk Průměrná délka hospitalizace Poměr pacientů na JIP Hrubá 5denní mortalita Standardizovaná 5denní mortalita Hrubá 30denní mortalita Standardizovaná 30denní mortalita Hrubá 90denní mortalita Standardizovaná 90denní mortalita Dny doma Intervaly spolehlivosti (95 %) |

